En tant que professionnels de la dentisterie restauratrice, nous sommes régulièrement confrontés au défi clinique que représente la carie sous couronne. Cette complication, souvent difficile à détecter précocement, constitue l’une des principales causes d’échec des restaurations dentaires à moyen et long terme. Les infiltrations carieuses sous prothèse représentent un véritable enjeu thérapeutique nécessitant une approche diagnostique rigoureuse et des protocoles de traitement adaptés.
La prévalence de ce type de lésions est significative : selon les études récentes, jusqu’à 15% des couronnes présentent des signes de carie récidivante dans les 5 à 7 ans suivant leur pose. Cette réalité clinique impose une vigilance particulière lors des contrôles de maintenance et une connaissance approfondie des mécanismes physiopathologiques impliqués.
Cet article présente une synthèse des connaissances actuelles concernant l’étiologie, le diagnostic, le traitement et la prévention des caries infiltrées sous couronnes prothétiques, afin d’optimiser la prise en charge de ces situations cliniques complexes.
Mécanismes et étiologie des caries sous couronne
La formation d’une carie sous couronne résulte d’un processus multifactoriel impliquant des mécanismes biologiques et mécaniques spécifiques. Comprendre ces mécanismes est essentiel pour établir un diagnostic précis et proposer un traitement adapté.
Phénomène de microinfiltration marginale
La microinfiltration marginale constitue le principal mécanisme d’apparition des caries sous prothèse. Ce phénomène se caractérise par le passage de fluides buccaux, bactéries et débris alimentaires à l’interface entre la couronne et la dent préparée. Plusieurs facteurs favorisent cette infiltration :
- L’adaptation marginale imparfaite de la prothèse
- La dissolution progressive du ciment de scellement
- Les contraintes occlusales excessives provoquant des microdéformations
- La rétraction gingivale exposant les marges cervicales
Les études microbiologiques montrent que les bactéries impliquées dans ces caries sont principalement des streptocoques acidogènes et des lactobacilles, capables de survivre dans l’environnement anaérobie sous la couronne et de métaboliser les substrats disponibles pour produire des acides.
Understanding the characteristics of carie profonde is crucial for early detection, including when it occurs under a crown.
Facteurs de risque spécifiques
Plusieurs facteurs augmentent significativement le risque de développer une carie sous prothèse :
- Facteurs liés au patient :
- Hygiène bucco-dentaire insuffisante
- Xérostomie (diminution du flux salivaire)
- Alimentation riche en sucres fermentescibles
- Antécédents de caries multiples
- Facteurs liés à la restauration :
- Préparation inadéquate des limites cervicales
- Choix inapproprié du ciment de scellement
- Protocole de cimentation défectueux
- Présence de lésions carieuses résiduelles non traitées
- Facteurs liés au temps :
- Vieillissement des matériaux de restauration
- Usure des points de contact proximaux
- Modification des habitudes d’hygiène du patient
La compréhension de ces facteurs de risque permet d’établir un profil de risque individuel pour chaque patient et d’adapter la fréquence des contrôles ainsi que les mesures préventives.
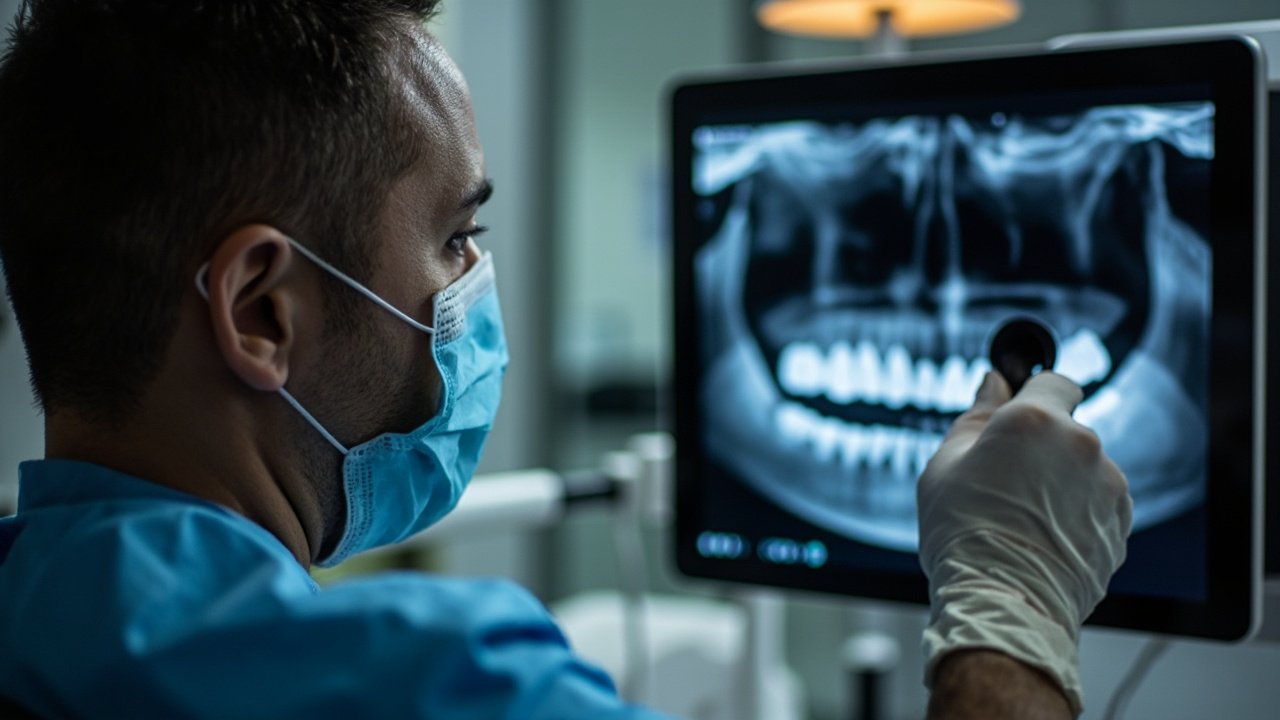
Diagnostic clinique et radiologique des caries sous couronne
Le diagnostic des caries cachées sous prothèse constitue un véritable défi clinique. La détection précoce de ces lésions est fondamentale pour préserver la vitalité pulpaire et limiter les dommages structurels à la dent support.
Signes cliniques évocateurs
L’examen clinique minutieux peut révéler plusieurs signes évocateurs d’une infiltration carieuse sous prothèse :
- Symptômes rapportés par le patient :
- Sensibilité au froid, au chaud ou au sucre
- Douleur à la mastication
- Sensation de mauvais goût persistant
- Signes objectifs :
- Inflammation gingivale localisée au niveau des marges prothétiques
- Présence de plaque dentaire abondante autour de la couronne
- Mobilité anormale de la restauration
- Changement de coloration au niveau cervical
- Sondage positif à l’exploration des limites cervicales
L’utilisation d’une sonde fine pour explorer les marges prothétiques permet souvent de détecter des zones de déminéralisation ou des défauts d’adaptation. Cependant, cette technique présente des limites importantes, notamment pour les marges sous-gingivales ou les zones interproximales difficilement accessibles.
Apport des techniques d’imagerie
La radiographie dentaire joue un rôle central dans le diagnostic des caries cachées sous couronne :
- Radiographies rétro-coronaires (bite-wing) : Technique de choix pour visualiser les lésions proximales sous les couronnes, avec une incidence horizontale optimisée.
- Radiographies rétro-alvéolaires : Permettent d’évaluer l’extension des lésions et leur proximité avec la pulpe, particulièrement utiles pour les couronnes antérieures.
- CBCT (Cone Beam Computed Tomography) : Indiqué dans les cas complexes, offre une visualisation tridimensionnelle des structures et peut révéler des lésions non détectables par les techniques conventionnelles.
L’interprétation radiographique des caries sous couronne présente certaines difficultés :
- Superposition des structures métalliques des couronnes céramo-métalliques
- Artefacts liés aux matériaux de haute densité
- Difficulté à distinguer une carie débutante d’un simple défaut d’adaptation
La comparaison avec des radiographies antérieures est souvent déterminante pour évaluer la progression d’une lésion suspectée.
For insights into similar issues regarding restorations, explore our guide on carie sous obturation.
Technologies complémentaires de diagnostic
Des technologies innovantes peuvent compléter l’arsenal diagnostique :
- Fluorescence laser (DIAGNOdent®) : Mesure les changements de fluorescence des tissus cariés, mais son utilisation est limitée par la présence de la couronne.
- Transillumination à fibre optique (FOTI) : Peut révéler des zones de déminéralisation par différence d’opacité, particulièrement utile pour les couronnes tout-céramique.
- Caméras intra-orales à haute définition : Permettent une inspection détaillée des marges accessibles et facilitent la documentation du cas.
La combinaison de ces différentes approches diagnostiques augmente significativement la sensibilité et la spécificité de la détection des caries sous couronne, permettant une intervention plus précoce et conservatrice.
Options thérapeutiques et arbre décisionnel
La prise en charge des caries sous couronne nécessite une approche personnalisée, tenant compte de multiples facteurs cliniques. Le choix thérapeutique doit être guidé par l’étendue de la lésion, l’état pulpaire, la qualité de la restauration existante et les attentes du patient.
Évaluation préalable et critères décisionnels
Avant d’entreprendre tout traitement de carie sous prothèse, une évaluation approfondie est indispensable :
- Évaluation de la vitalité pulpaire : Tests thermiques, électriques et percussion pour déterminer l’état pulpaire.
- Analyse de la qualité prothétique : Adaptation marginale, esthétique, fonction occlusale de la couronne existante.
- Évaluation parodontale : État des tissus de soutien, niveau d’attache, présence d’inflammation.
- Estimation de l’étendue carieuse : Superficie et profondeur de la lésion, proximité pulpaire.
Ces paramètres permettent d’établir un arbre décisionnel rationnel pour orienter le traitement :
| Situation clinique | Option thérapeutique recommandée |
|---|---|
| Carie superficielle localisée, couronne satisfaisante | Traitement conservateur sans dépose (fluoruration, reminéralisation) |
| Carie modérée accessible, couronne satisfaisante | Éviction carieuse et restauration composite sans dépose |
| Carie extensive, pulpe non atteinte, couronne inadaptée | Dépose de couronne, traitement de la carie, nouvelle restauration |
| Carie avec atteinte pulpaire, structure dentaire préservée | Traitement endodontique à travers la couronne ou après dépose |
| Carie extensive, structure dentaire compromise | Évaluation du rapport bénéfice/risque d’une conservation vs extraction |
Approches conservatrices sans dépose
Dans certaines situations cliniques, des approches conservatrices peuvent être envisagées sans dépose de la couronne :
- Reminéralisation intensive : Application professionnelle de vernis fluorés à haute concentration (22 600 ppm) au niveau des marges accessibles.
- Infiltration de résine : Pour les lésions débutantes accessibles, l’utilisation de résines infiltrantes peut stopper la progression carieuse.
- Restaurations marginales : Éviction carieuse limitée et restauration à l’aide de composites fluides ou de verres ionomères modifiés par adjonction de résine.
Ces approches sont particulièrement indiquées lorsque la couronne présente une bonne adaptation fonctionnelle et esthétique, et que la lésion carieuse est limitée et accessible.
Traitement avec dépose de la couronne
La dépose de la couronne devient nécessaire dans plusieurs situations :
- Carie extensive inaccessible sans dépose
- Adaptation marginale défectueuse de la couronne existante
- Nécessité d’évaluer précisément l’étendue des lésions
- Besoin d’accès pour un traitement endodontique sous couronne
Le protocole thérapeutique comprend alors :
- Dépose atraumatique de la couronne (si récupération envisagée)
- Éviction complète du tissu carié
- Évaluation de la vitalité pulpaire et traitement endodontique si nécessaire
- Reconstruction du moignon (composite, amalgame, inlay-core)
- Prise d’empreinte et confection d’une nouvelle couronne ou rebasage/réutilisation de l’ancienne
La décision de réutiliser la couronne existante dépend de son état général, de son adaptation après préparation et des exigences esthétiques du patient.
Proper scellement coronaire is essential to prevent bacterial infiltration under dental work like crowns.
Cas particulier de l’endodontie à travers la couronne
L’endodontie sous couronne peut être réalisée sans dépose dans certaines situations :
- Urgence douloureuse avec pulpite irréversible
- Couronne récente de bonne qualité
- Difficulté technique anticipée pour la dépose
Cette approche présente des avantages (préservation de la restauration existante, gain de temps) mais aussi des inconvénients (difficulté d’accès, risque de perforation, impossibilité d’évaluer l’étendue carieuse). La réalisation d’un accès endodontique à travers une couronne nécessite une parfaite connaissance de l’anatomie dentaire et l’utilisation d’instruments adaptés (fraises diamantées à grain fin, ultrasons).
Pronostic et facteurs prédictifs de succès
Le pronostic des dents couronnées ayant présenté une carie infiltrée dépend de nombreux facteurs qu’il convient d’analyser soigneusement pour établir un plan de traitement adapté et informer adéquatement le patient.
Évaluation du pronostic à court et long terme
Le pronostic peut être évalué selon plusieurs dimensions :
- Pronostic pulpaire : Dépend de la proximité de la lésion avec la pulpe, de l’âge du patient, et de l’historique des symptômes.
- Pronostic structurel : Évalue la quantité de tissu dentaire sain restant et sa capacité à supporter une nouvelle restauration.
- Pronostic parodontal : Tient compte de l’état des tissus de soutien et de l’impact potentiel de la lésion carieuse sur le parodonte.
- Pronostic restaurateur : Analyse la faisabilité et la pérennité d’une nouvelle restauration.
Des études longitudinales montrent que le taux de survie à 5 ans des dents traitées pour carie sous couronne varie considérablement (60-90%) selon les facteurs de risque individuels et la qualité de la prise en charge.
Facteurs influençant le succès thérapeutique
Plusieurs facteurs influencent significativement le pronostic d’une dent couronnée après traitement d’une carie infiltrée :
| Facteurs favorables | Facteurs défavorables |
|---|---|
| Détection précoce de la lésion | Carie extensive avec atteinte pulpaire |
| Bonne hygiène bucco-dentaire | Xérostomie sévère |
| Quantité suffisante de tissu dentaire sain | Structure dentaire résiduelle insuffisante |
| Absence de pathologie parodontale | Parodontite active non contrôlée |
| Technique de préparation et de cimentation optimale | Préparation inadéquate des limites cervicales |
| Suivi régulier et maintenance appropriée | Absence de suivi post-thérapeutique |
La connaissance de ces facteurs permet d’établir un pronostic individualisé et d’adapter le plan de traitement en conséquence, parfois en privilégiant des approches alternatives comme l’extraction et le remplacement implantaire dans les cas à pronostic défavorable.
Suivi et maintenance post-thérapeutique
Un protocole de suivi rigoureux est essentiel pour garantir la pérennité du traitement :
- Contrôles cliniques : Examen visuel et tactile des marges prothétiques à 3, 6 et 12 mois, puis annuellement.
- Suivi radiographique : Radiographies bite-wing annuelles pour surveiller l’apparition de nouvelles lésions.
- Maintenance parodontale : Détartrage et polissage professionnels tous les 3-6 mois selon le risque individuel.
- Renforcement de l’hygiène : Motivation et instructions d’hygiène adaptées aux spécificités des restaurations prothétiques.
La fréquence des contrôles doit être adaptée au profil de risque carieux du patient, avec des intervalles plus courts pour les patients à haut risque (tous les 3-4 mois).
Stratégies préventives et recommandations cliniques
La prévention des caries sous couronne constitue un aspect fondamental de la dentisterie restauratrice moderne. Une approche préventive rigoureuse permet de réduire significativement le risque de complications et d’augmenter la longévité des restaurations prothétiques.
Optimisation des protocoles prothétiques
La prévention commence dès la phase de préparation et de réalisation prothétique :
- Préparation dentaire optimisée :
- Limites cervicales nettes et accessibles au nettoyage
- Réduction homogène respectant l’anatomie dentaire
- Élimination complète des tissus cariés avant l’empreinte
- Provisoires de qualité :
- Adaptation marginale précise
- Surface polie limitant l’accumulation de plaque
- Contours physiologiques respectant l’espace biologique
- Choix raisonné des matériaux :
- Sélection de ciments de scellement adaptés au cas clinique (ciments verres ionomères, résines adhésives)
- Préférence pour les matériaux biocompatibles favorisant l’intégration parodontale
- Adaptation du type de couronne selon le contexte clinique et le risque carieux
L’évolution des techniques de dentisterie restauratrice permet aujourd’hui de privilégier des préparations moins invasives et des matériaux plus performants, contribuant à réduire le risque de complications biologiques.
Protocoles de cimentation et scellement marginal
La qualité du scellement marginal est déterminante dans la prévention des caries récidivantes sous couronne :
- Préparation des surfaces :
- Nettoyage minutieux du moignon (pierre ponce, chlorhexidine)
- Élimination complète des résidus de ciment provisoire
- Désinfection et décontamination des surfaces dentaires
- Choix du ciment :
- Pour les patients à haut risque carieux : privilégier les ciments bioactifs à libération de fluor
- Pour les restaurations tout-céramique : ciments résines adhésifs
- Considérer les propriétés physiques (solubilité, résistance mécanique) et biologiques (biocompatibilité)
- Technique de cimentation :
- Respect scrupuleux des temps de mélange et de travail
- Application uniforme du ciment
- Élimination soigneuse des excès, particulièrement dans les zones proximales
- Vérification de l’occlusion après cimentation définitive
L’utilisation de ciments verres ionomères modifiés par adjonction de résine offre un bon compromis entre propriétés mécaniques et libération de fluor, particulièrement indiqué chez les patients à risque carieux élevé.
Éducation du patient et maintenance personnalisée
L’implication du patient est cruciale dans la prévention des caries secondaires sous couronne :
- Instructions d’hygiène spécifiques :
- Techniques de brossage adaptées aux restaurations prothétiques
- Utilisation appropriée des brossettes interdentaires et du fil dentaire
- Recommandation d’hydropulseurs pour le nettoyage des zones difficiles d’accès
- Produits prophylactiques adaptés :
- Dentifrices à haute teneur en fluor (5000 ppm) sur prescription
- Bains de bouche antiseptiques et reminéralisants
- Gels fluorés pour application à domicile
- Contrôle des facteurs de risque :
- Conseils diététiques pour limiter la consommation de sucres fermentescibles
- Gestion de la xérostomie (substituts salivaires, stimulation salivaire)
- Adaptation des recommandations selon les pathologies systémiques
Un programme de maintenance personnalisé, établi selon le niveau de risque individuel, permet d’optimiser la longévité des restaurations prothétiques et de prévenir efficacement l’apparition de caries sous prothèse.
Innovations et perspectives d’avenir
Le domaine de la dentisterie restauratrice connaît une évolution constante, avec l’émergence de nouvelles technologies et matériaux susceptibles d’améliorer la prévention et la prise en charge des caries sous couronne.
Avancées technologiques en diagnostic
Les progrès technologiques offrent de nouvelles perspectives pour le diagnostic des caries cachées sous couronne :
- Intelligence artificielle appliquée à l’analyse radiographique : Algorithmes de deep learning capables de détecter des lésions carieuses subtiles invisibles à l’œil humain.
- Imagerie spectrale : Utilisation de différentes longueurs d’onde pour caractériser les tissus dentaires et identifier les zones déminéralisées sous les restaurations.
- Tomographie par cohérence optique (OCT) : Technique non invasive permettant d’obtenir des images en coupe des tissus dentaires avec une résolution micrométrique.
- Spectroscopie Raman : Analyse moléculaire permettant de caractériser les modifications chimiques des tissus dentaires affectés par la carie.
Ces technologies émergentes promettent une détection plus précoce et plus précise des lésions carieuses sous prothèse, ouvrant la voie à des interventions plus conservatrices.
Matériaux bioactifs et systèmes adhésifs innovants
L’évolution des matériaux dentaires contribue significativement à la prévention des infiltrations carieuses sous prothèse :
- Ciments bioactifs : Nouveaux matériaux capables de libérer des ions reminéralisants (calcium, phosphate, fluor) et de former une interface dynamique avec les tissus dentaires.
- Systèmes adhésifs antibactériens : Incorporation de molécules antimicrobiennes (MDPB, chlorhexidine) dans les adhésifs dentaires pour inhiber la croissance bactérienne à l’interface dent-restauration.
- Polymères « intelligents » : Matériaux sensibles au pH capables de libérer des agents thérapeutiques en réponse à l’acidification du milieu lors d’une activité carieuse.
- Nano-technologies : Utilisation de nanoparticules pour améliorer les propriétés mécaniques et biologiques des matériaux de restauration et de scellement.
Ces innovations visent à créer des interfaces dent-restauration biologiquement actives, capables de s’opposer naturellement au développement des lésions carieuses.
Approches préventives émergentes
De nouvelles stratégies préventives sont en développement pour réduire l’incidence des caries récidivantes sous couronne :
- Thérapies antimicrobiennes ciblées : Développement de probiotiques oraux et de peptides antimicrobiens spécifiquement dirigés contre les bactéries cariogènes.
- Modulation du biofilm : Approches visant à favoriser un écosystème buccal équilibré plutôt qu’à éliminer complètement la flore bactérienne.
- Reminéralisation biomimétique : Utilisation de molécules analogues aux protéines de la matrice amélaire pour favoriser une reminéralisation naturelle des tissus déminéralisés.
- Surveillance à distance : Développement de capteurs intégrés aux restaurations permettant un monitoring continu des conditions locales (pH, activité bactérienne).
Ces approches préventives de nouvelle génération s’inscrivent dans une vision plus biologique et personnalisée de la dentisterie restauratrice, visant à préserver au maximum les tissus dentaires naturels et à renforcer leurs mécanismes de défense intrinsèques.
Conclusion
La prise en charge des caries sous couronne représente un défi clinique majeur nécessitant une approche globale, alliant compétences diagnostiques, maîtrise technique et stratégies préventives personnalisées.
L’évolution constante des connaissances sur les mécanismes physiopathologiques de la carie récidivante sous prothèse, associée aux progrès technologiques en matière de diagnostic et de matériaux, permet aujourd’hui d’optimiser la prise en charge de ces situations cliniques complexes. La détection précoce des lésions, grâce à un suivi régulier et des techniques d’imagerie avancées, constitue un élément déterminant du pronostic.
Les protocoles thérapeutiques doivent être adaptés à chaque situation clinique, en tenant compte de multiples facteurs : étendue de la lésion, état pulpaire, qualité de la restauration existante, et profil de risque du patient. L’approche conservatrice sans dépose de la couronne peut être envisagée dans certains cas favorables, tandis que la réfection complète de la prothèse s’impose dans les situations plus complexes.
La prévention des infiltrations carieuses sous prothèse repose sur trois piliers fondamentaux : l’optimisation des protocoles prothétiques, la qualité du scellement marginal, et l’implication active du patient dans sa maintenance. Une stratégie préventive personnalisée, tenant compte du niveau de risque individuel, permet de réduire significativement l’incidence des complications biologiques et d’augmenter la longévité des restaurations prothétiques.
En définitive, la gestion optimale des caries sous couronne s’inscrit dans une approche de dentisterie minimalement invasive, privilégiant la préservation tissulaire et le renforcement des défenses naturelles de l’organe dentaire. Les innovations technologiques et matérielles ouvrent des perspectives prometteuses pour améliorer encore le pronostic de ces situations cliniques fréquentes en pratique quotidienne.
Une vigilance constante lors des contrôles de maintenance, associée à des protocoles cliniques rigoureux, reste la clé d’une prise en charge réussie des caries infiltrées sous prothèse.
Laisser un commentaire