L’extraction des dents de sagesse représente une intervention chirurgicale dentaire fréquente, destinée à prévenir ou à traiter une variété de problèmes bucco-dentaires. Ces troisièmes molaires, localisées au fond de la bouche, peuvent en effet être la source de douleurs, d’infections ou de déplacements dentaires lorsqu’elles manquent d’espace pour une éruption correcte. Cette procédure concerne une part significative de la population adulte, soulignant son importance dans le maintien d’une bonne santé orale.
Il est estimé qu’environ 70% des adultes sont confrontés à cette nécessité au cours de leur vie. Bien que courante, l’intervention n’est pas exempte de risques post-opératoires, affectant environ 10% des patients. Ces chiffres mettent en lumière la nécessité d’une évaluation pré-opératoire minutieuse et d’un suivi médical rigoureux pour minimiser les complications potentielles et assurer une guérison optimale.
Extraction dent de sagesse : Tout ce qu’il faut savoir
L’extraction d’une dent de sagesse est une procédure chirurgicale consistant à retirer une ou plusieurs des troisièmes molaires. Ces dents, les dernières à apparaître dans la bouche, émergent souvent à une période où l’espace disponible dans la mâchoire est limité. Cette situation peut entraîner divers problèmes, rendant leur extraction nécessaire pour la santé bucco-dentaire globale.
L’importance de cette intervention réside dans sa capacité à prévenir des complications futures telles que les infections, les kystes, les dommages aux dents adjacentes ou les problèmes d’alignement dentaire. Bien qu’il s’agisse d’une opération fréquente, elle requiert une planification soignée et une exécution précise par un professionnel qualifié pour garantir les meilleurs résultats et minimiser les désagréments pour le patient.
Comprendre les dents de sagesse
Les dents de sagesse, scientifiquement désignées comme les troisièmes molaires, sont positionnées à l’extrémité postérieure de chaque arcade dentaire, supérieure et inférieure. Elles sont les dernières dents à faire leur éruption dans la cavité buccale. Leur nom vernaculaire varie culturellement : « dents de l’amour » en Corée, « dents de 20 ans » en Turquie, ou encore « dents que les parents ne connaissent pas » au Japon, reflétant souvent l’âge approximatif de leur apparition.
Typiquement, leur éruption se produit entre 17 et 25 ans, période souvent associée à l’acquisition de la maturité, d’où l’appellation « dents de sagesse ». Cependant, des variations considérables existent, certains individus voyant leurs dents de sagesse émerger dès 15 ans, tandis que pour d’autres, cela peut survenir bien plus tardivement, parfois vers 40, 50, voire 60 ans. Cette large fenêtre d’éruption souligne l’individualité des développements dentaires.
D’un point de vue historique et évolutif, ces molaires jouaient un rôle crucial pour nos ancêtres dont le régime alimentaire, plus abrasif et nécessitant une mastication intense, justifiait une surface occlusale plus étendue. Avec l’évolution de l’alimentation humaine vers des nourritures plus tendres et la réduction progressive de la taille de la mâchoire au fil des générations, l’utilité fonctionnelle des dents de sagesse a diminué.
Ce décalage entre la présence de ces dents et l’espace disponible dans la mâchoire moderne est la source principale des problèmes associés. L’absence d’espace suffisant pour une éruption correcte peut entraîner des impactions, des douleurs, des infections et d’autres complications nécessitant une intervention médicale. De plus, on observe une tendance évolutive vers l’agénésie (absence congénitale) des dents de sagesse chez un nombre croissant de jeunes patients, signe potentiel d’une adaptation continue de l’espèce humaine.
Pourquoi l’extraction des dents de sagesse est-elle nécessaire ?
L’extraction des dents de sagesse est fréquemment indiquée pour diverses raisons médicales et préventives. Un mauvais positionnement est l’une des causes principales. Ces dents peuvent tenter d’émerger selon un angle inadéquat, parfois horizontalement, ou rester incluses dans l’os ou la gencive, faute d’espace suffisant sur l’arcade dentaire.
Cette situation peut engendrer des douleurs significatives, des inflammations récurrentes de la gencive environnante (péricoronarite), voire des infections potentiellement graves si non traitées. La péricoronarite, par exemple, survient lorsque des bactéries s’accumulent sous le capuchon de gencive recouvrant une dent partiellement sortie, provoquant douleur, gonflement et parfois un écoulement purulent.
Le manque de place peut également exercer une pression sur les dents adjacentes, entraînant un risque de mauvais alignement de l’ensemble de la dentition. Bien que l’extraction des dents de sagesse ne corrige pas un mauvais alignement préexistant, elle peut prévenir son aggravation ou son apparition. Il est important de noter qu’il est erroné de croire que les autres dents se réaligneront spontanément après l’extraction.
Les dents de sagesse sont souvent difficiles d’accès pour un brossage efficace, ce qui augmente le risque de caries. Lorsque ces caries deviennent profondes ou que la dent est mal positionnée pour permettre un traitement conservateur adéquat, l’extraction devient la seule option thérapeutique viable.
Outre les caries, les dents de sagesse incluses ou mal positionnées peuvent causer des dommages aux deuxièmes molaires adjacentes, par pression directe ou en favorisant la résorption de leurs racines. Elles peuvent également être à l’origine de la formation de kystes ou, plus rarement, de tumeurs bénignes dans l’os de la mâchoire, nécessitant une exérèse chirurgicale.
Le diagnostic précis de la nécessité d’une extraction repose sur un examen clinique approfondi réalisé par un chirurgien-dentiste ou un stomatologue. Cet examen est systématiquement complété par une radiographie panoramique, qui offre une vue d’ensemble de la position des dents de sagesse, de leurs racines et de leurs rapports avec les structures anatomiques avoisinantes (nerf alvéolaire inférieur, sinus maxillaire).
Dans certains cas, notamment lorsque les racines sont proches du nerf alvéolaire inférieur, un examen tridimensionnel par Cone Beam (CBCT) ou scanner peut être demandé pour évaluer précisément les risques et planifier l’intervention avec une sécurité maximale.
Il existe cependant des situations où la conservation des dents de sagesse est possible et même souhaitable. C’est le cas lorsqu’elles sont complètement sorties, fonctionnelles pour la mastication, correctement alignées et accessibles à un nettoyage efficace. Une surveillance régulière par le dentiste reste néanmoins recommandée dans ces cas.
Typologie des dents de sagesse
La classification des dents de sagesse repose principalement sur leur degré d’éruption et leur positionnement dans la mâchoire. Comprendre cette typologie est essentiel pour évaluer les risques potentiels et déterminer la nécessité d’une extraction.
Les dents de sagesse incluses sont celles qui restent entièrement piégées sous la gencive et/ou dans l’os de la mâchoire. Elles n’ont pas réussi à percer la surface gingivale. Cette inclusion peut être due à un manque d’espace, à un blocage par une dent voisine ou à un axe d’éruption anormal. Les risques associés incluent la formation de kystes, la résorption de la racine de la dent adjacente, des douleurs, et plus rarement, le développement de tumeurs. Une dent incluse peut pousser de manière angulée, voire horizontale.
Les dents de sagesse semi-incluses ont partiellement émergé de la gencive, mais une partie de la couronne reste recouverte par un capuchon gingival. Cette situation crée une zone difficile à nettoyer, propice à l’accumulation de plaque bactérienne et de débris alimentaires. Le principal risque est la péricoronarite, une inflammation ou infection douloureuse des tissus mous entourant la couronne. Les caries sont également fréquentes sur ces dents et sur les molaires adjacentes.
Les dents de sagesse éruptées ont complètement traversé la gencive et sont visibles en bouche. Cependant, même éruptées, elles peuvent poser problème. Si l’espace sur l’arcade est insuffisant, elles peuvent être mal alignées, difficiles à nettoyer, sujettes aux caries ou aux maladies parodontales. Elles peuvent aussi interférer avec l’occlusion (la manière dont les dents supérieures et inférieures s’emboîtent) ou causer des irritations chroniques de la joue.
Chaque type présente des défis spécifiques en termes de diagnostic et de traitement. L’évaluation par un professionnel, s’appuyant sur l’examen clinique et l’imagerie radiographique, est cruciale pour décider de la meilleure approche : surveillance ou extraction.
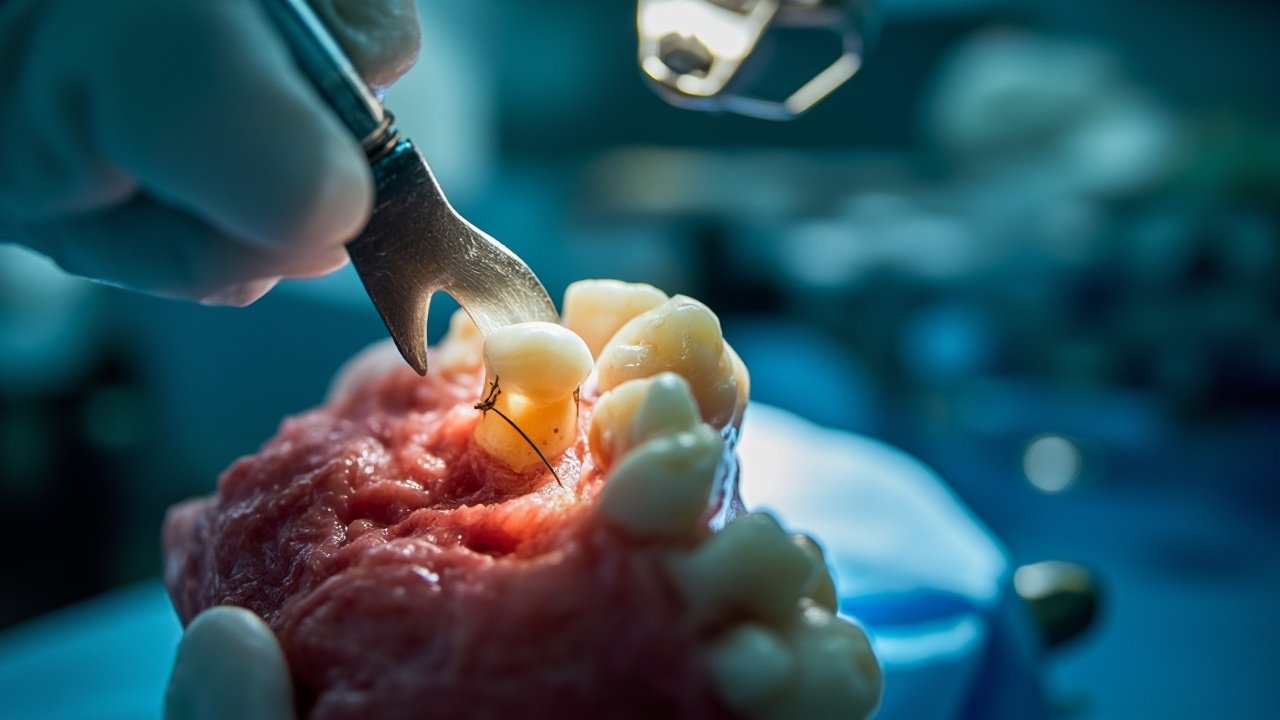
Comment se déroule l’extraction d’une dent de sagesse ?
L’extraction d’une dent de sagesse est une intervention de chirurgie orale qui suit un protocole médical précis, visant à assurer la sécurité et le confort du patient. Le choix du spécialiste et le type d’anesthésie dépendent de la complexité du cas.
Plusieurs professionnels peuvent être consultés. Le dentiste généraliste est souvent le premier contact ; il peut réaliser des extractions simples. Pour les cas complexes (dents incluses, proximité de nerfs), il orientera le patient vers un chirurgien oral et maxillo-facial ou un stomatologue, spécialistes formés pour ces interventions. Parfois, un orthodontiste recommande l’extraction dans le cadre d’un plan de traitement global.
Le protocole débute par une évaluation initiale, incluant un examen clinique et des radiographies (panoramique, voire scanner 3D) pour analyser la position de la dent, ses racines, et sa relation avec les structures anatomiques critiques comme le nerf alvéolaire inférieur ou le sinus maxillaire.
L’intervention se déroule le plus souvent sous anesthésie locale, qui insensibilise la zone opératoire. Le patient reste conscient mais ne ressent aucune douleur, seulement des sensations de pression ou de traction. Pour les extractions multiples (les 4 dents en une fois), les cas très complexes, ou chez les patients très anxieux, une anesthésie générale peut être proposée. Elle est réalisée en milieu hospitalier ou en clinique spécialisée et nécessite une consultation pré-anesthésique.
Le chirurgien dentiste ou le stomatologue procède ensuite à l’intervention. Si la dent n’est pas complètement sortie, une incision est pratiquée dans la gencive pour y accéder. Parfois, une petite quantité d’os recouvrant la dent doit être retirée délicatement (ostéotomie). La dent peut être extraite en une seule pièce ou, plus fréquemment pour les dents incluses ou aux racines complexes, être sectionnée en plusieurs fragments pour faciliter son retrait et minimiser le traumatisme osseux.
Une fois la dent et ses fragments retirés, le site d’extraction (alvéole) est soigneusement nettoyé pour éliminer tout débris. Des points de suture sont souvent placés pour rapprocher les bords de la gencive et favoriser la cicatrisation. Ces sutures sont généralement résorbables et disparaissent spontanément en une à trois semaines. L’intervention dure en moyenne 30 minutes, mais peut varier selon la complexité et le nombre de dents extraites.
Après l’opération, le patient reçoit des instructions post-opératoires détaillées concernant la gestion de la douleur, l’application de glace, l’alimentation, l’hygiène buccale et les signes de complications éventuelles. Un suivi est généralement programmé pour contrôler la cicatrisation. L’extraction des dents de sagesse, lorsqu’elle est réalisée par un praticien expérimenté dans le cadre d’une chirurgie buccale spécialisée, est une procédure sûre. Elle permet d’éviter des complications futures qui pourraient compromettre la santé d’autres dents, contrairement aux solutions restauratrices offertes par l’implantologie moderne qui visent à remplacer des dents déjà absentes.
Prix d’une extraction de dent de sagesse et remboursement
Le coût de l’extraction d’une dent de sagesse est variable et dépend de plusieurs facteurs déterminants. La complexité de l’intervention est un élément clé : une dent complètement sortie sera moins coûteuse à extraire qu’une dent incluse nécessitant une approche chirurgicale plus élaborée. La région géographique et le type de praticien (dentiste généraliste, stomatologue, chirurgien maxillo-facial conventionné secteur 1 ou 2) influencent également les tarifs.
À titre indicatif, l’extraction simple d’une dent de sagesse visible et accessible peut coûter entre 70 et 150 euros par dent. Pour une extraction chirurgicale complexe (dent incluse, sectionnement nécessaire), le prix se situe plutôt entre 150 et 300 euros par dent. L’extraction des quatre dents de sagesse incluses peut atteindre environ 209 euros selon les tarifs de convention, hors dépassements.
Des frais additionnels peuvent s’ajouter, notamment si une anesthésie générale est requise ou si l’intervention est réalisée par un spécialiste pratiquant des dépassements d’honoraires. Les consultations pré et post-opératoires, ainsi que les examens radiologiques (panoramique, scanner), représentent également des coûts supplémentaires.
L’Assurance Maladie prend en charge une partie des frais, sur la base de tarifs de convention (Base de Remboursement de la Sécurité Sociale – BRSS). Le remboursement s’élève à 70% de ce tarif pour l’acte d’extraction et la consultation préopératoire. Par exemple, la BRSS pour une extraction simple est de 33,44€, et pour la première dent incluse de 83,60€. Les dépassements d’honoraires ne sont jamais remboursés par l’Assurance Maladie.
Le rôle des mutuelles santé (complémentaires santé) est essentiel pour couvrir le ticket modérateur (les 30% restants du tarif de convention) et, selon le niveau de garantie souscrit, tout ou partie des dépassements d’honoraires. Pour les praticiens de secteur 2, une mutuelle offrant un remboursement à 150%, 200%, 300% voire 400% de la BRSS peut être nécessaire pour limiter le reste à charge.
Il est fortement conseillé de demander un devis détaillé au praticien avant l’intervention et de vérifier auprès de sa mutuelle le niveau de remboursement prévu pour ce type d’acte chirurgical. Cette démarche permet d’anticiper les coûts et d’éviter les surprises financières.
Suites post-opératoires : Cicatrisation et complications
Après l’extraction d’une dent de sagesse, une période de cicatrisation est nécessaire. Les suites opératoires varient d’un patient à l’autre, mais certains aspects sont communs. La cicatrisation initiale de la gencive prend généralement une à deux semaines. Durant les premiers jours, un inconfort, une douleur modérée et un gonflement (œdème) de la joue sont fréquents et normaux. L’ouverture de la bouche peut aussi être limitée (trismus).
La gestion de la douleur repose sur la prise d’anti-douleurs (antalgiques) prescrits par le chirurgien dentiste. Des anti-inflammatoires peuvent également être indiqués pour réduire l’œdème. Parfois, des antibiotiques sont prescrits en prévention ou en traitement d’une infection. L’application de glace sur la joue par intermittence durant les 24-48 premières heures aide à limiter le gonflement et la douleur. Si des points de suture non résorbables ont été utilisés, ils seront retirés par le praticien environ une semaine après.
Un suivi médical est important pour surveiller la guérison et détecter précocement d’éventuelles complications. Il est crucial de respecter les consignes post-opératoires. Un suivi attentif, similaire au suivi post-opératoire après la pose d’implants dentaires, garantit une détection précoce et une gestion appropriée des éventuels problèmes, assurant ainsi le succès de la guérison pour toute chirurgie orale.
Bien que rares, des complications peuvent survenir :
- L’alvéolite sèche : C’est la complication la plus fréquente et douloureuse. Elle survient lorsque le caillot sanguin qui se forme dans l’alvéole (le trou laissé par la dent) se désintègre prématurément ou est délogé, exposant l’os. La douleur intense apparaît typiquement 3 à 5 jours après l’extraction. Un traitement spécifique par le dentiste est nécessaire (nettoyage de l’alvéole, mise en place d’un pansement médicamenteux).
- L’infection : Des signes comme une augmentation de la douleur, un gonflement persistant ou réapparaissant, de la fièvre, un écoulement purulent ou un mauvais goût doivent alerter. Un traitement antibiotique est alors requis.
- La lésion nerveuse : Très rare, elle peut toucher le nerf alvéolaire inférieur (sensibilité de la lèvre inférieure, du menton) ou le nerf lingual (sensibilité de la langue). Cela se traduit par une paresthésie (engourdissement, fourmillements) ou une anesthésie (perte de sensibilité). Ces troubles sont le plus souvent temporaires et régressent en quelques semaines ou mois, mais peuvent exceptionnellement être permanents.
- Le saignement prolongé : Un léger suintement est normal, mais un saignement abondant et persistant nécessite de contacter le praticien.
- La communication bucco-sinusienne : Pour les dents de sagesse supérieures, une communication peut se créer entre la bouche et le sinus maxillaire. Elle se ferme souvent spontanément, mais peut nécessiter une intervention si elle persiste au-delà de 2-3 semaines.
- La fracture de la mâchoire : Extrêmement rare, elle peut survenir en cas de fragilité osseuse préexistante ou d’extraction très difficile.
- Les blessures accidentelles : Lésions des tissus mous ou des dents adjacentes par les instruments.
Il est essentiel de contacter rapidement son chirurgien dentiste ou stomatologue en cas de douleur intense, de saignement important, de fièvre, ou de tout autre symptôme inhabituel ou inquiétant dans les jours ou semaines suivant l’intervention.
Alimentation post-extraction : Que manger et que éviter
Adapter son alimentation après une extraction de dent de sagesse est crucial pour favoriser une bonne cicatrisation et minimiser l’inconfort. Les choix alimentaires doivent être faits avec soin, surtout durant les premiers jours.
Pendant les 24 à 48 premières heures, privilégiez une alimentation liquide ou très molle, et froide ou tiède. Les aliments mous et froids aident à réduire l’inflammation et apaisent la zone opérée. Pensez aux yaourts, compotes, smoothies (sans pépins), soupes froides (gaspacho), purées lisses, crèmes glacées, flans. L’hydratation est également importante ; buvez beaucoup d’eau.
Après les premiers jours, et selon votre confort, vous pouvez progressivement réintroduire des aliments tièdes et un peu plus consistants, mais toujours moelleux et faciles à mâcher. Les œufs brouillés, le poisson poché, les pâtes bien cuites, les légumes cuits à la vapeur et mixés, le pain de mie sans croûte sont de bonnes options.
Certains aliments sont à éviter impérativement pendant la période de cicatrisation (au moins une semaine) :
- Les aliments durs, croquants ou nécessitant une mastication importante (noix, chips, bonbons durs, croûtons, viande fibreuse).
- Les aliments petits et granuleux (riz, semoule, graines) qui pourraient se loger dans l’alvéole.
- Les aliments épicés ou très acides (vinaigre, agrumes) qui peuvent irriter la plaie.
- Les aliments très chauds qui peuvent provoquer des saignements ou dissoudre le caillot sanguin.
- L’alcool et le tabac sont fortement déconseillés car ils ralentissent la cicatrisation et augmentent le risque d’infection et d’alvéolite.
Il est également crucial d’éviter de boire avec une paille. La succion exercée peut déloger le caillot sanguin protecteur formé dans l’alvéole, augmentant significativement le risque d’alvéolite sèche, une complication douloureuse.
Le retour à une alimentation normale se fait progressivement, généralement après 7 à 10 jours, en fonction de la vitesse de cicatrisation et de la diminution de l’inconfort. Écoutez votre corps et réintroduisez les aliments plus solides petit à petit. Maintenir une bonne hygiène buccale après chaque repas, même avec une alimentation molle, reste fondamental.
Gérer la douleur après l’extraction
La gestion de la douleur est une préoccupation majeure après l’extraction des dents de sagesse. Heureusement, plusieurs stratégies permettent de contrôler efficacement l’inconfort post-opératoire.
La première ligne de défense est la prise de médicaments antalgiques (anti-douleurs) prescrits par votre chirurgien-dentiste. Il s’agit le plus souvent de paracétamol ou d’anti-inflammatoires non stéroïdiens (AINS) comme l’ibuprofène. Il est essentiel de respecter la posologie et les horaires de prise recommandés, en commençant idéalement avant la dissipation complète de l’anesthésie locale pour anticiper la douleur.
Des anti-inflammatoires peuvent également être prescrits spécifiquement pour réduire l’inflammation et le gonflement, contribuant ainsi à diminuer la douleur. Suivez scrupuleusement l’ordonnance.
En complément des médicaments, des méthodes non médicamenteuses sont très efficaces. L’application de glace est primordiale : utilisez des poches de glaçons enveloppées dans un linge (jamais directement sur la peau) et appliquez-les sur la joue du côté opéré par intermittence (par exemple, 20 minutes d’application, 20 minutes de pause) durant les 24 à 48 premières heures. Le froid a un effet vasoconstricteur et anesthésiant local qui limite l’œdème et la douleur.
Le repos est également un facteur important. Évitez les efforts physiques intenses pendant les premiers jours, car ils peuvent augmenter la pression sanguine et favoriser les saignements ou la douleur. Garder la tête légèrement surélevée pendant le sommeil peut aussi aider à réduire le gonflement.
La douleur atteint généralement son pic entre 24 et 72 heures après l’intervention, puis diminue progressivement. Si la douleur persiste intensément au-delà de 3-4 jours, ou si elle réapparaît après une période d’amélioration, il est impératif de contacter votre praticien, car cela pourrait indiquer une complication comme une alvéolite sèche.
Hygiène buccale après l’extraction
Maintenir une hygiène buccale rigoureuse après l’extraction des dents de sagesse est fondamental pour prévenir les infections et favoriser une cicatrisation rapide et sans complications. Cependant, des précautions spécifiques doivent être prises pour ne pas perturber le site opératoire.
Durant les premières 24 heures, il est crucial d’éviter toute action qui pourrait déloger le caillot sanguin en formation dans l’alvéole. Ne vous rincez pas la bouche vigoureusement, ne crachez pas et évitez de boire à la paille. Le brossage des dents peut être effectué sur les zones non opérées, mais évitez la zone d’extraction.
Après 24 heures, vous pouvez reprendre un brossage plus complet, mais avec une extrême délicatesse autour du site d’extraction. Utilisez une brosse à dents à poils très souples (post-chirurgicale). Un brossage délicat permet d’éliminer la plaque bactérienne sans traumatiser la gencive en cours de cicatrisation.
Les bains de bouche antiseptiques prescrits par votre dentiste doivent être commencés généralement 24 à 48 heures après l’intervention, selon ses indications. Effectuez-les doucement, sans gargarisme vigoureux, simplement en laissant le liquide circuler dans la bouche pendant la durée recommandée, puis laissez-le s’écouler sans cracher. Certaines recommandations suggèrent un rinçage doux à l’eau salée tiède (1/2 cuillère à café de sel dans un verre d’eau) après 5 jours pour favoriser la guérison.
Ces mesures d’hygiène doivent être maintenues pendant toute la période de cicatrisation, en adaptant progressivement l’intensité du brossage à mesure que la gencive guérit. Une bonne hygiène buccale est l’un des piliers des soins dentaires post-opératoires pour éviter les complications infectieuses.
FAQ sur l’extraction des dents de sagesse
Est-ce que ça fait mal de se faire arracher une dent de sagesse ?
Pendant l’intervention, grâce à l’anesthésie locale (ou générale), vous ne devriez ressentir aucune douleur aiguë, tout au plus une sensation de pression ou de traction. L’objectif est de rendre la procédure aussi confortable que possible. Après l’opération, une fois l’anesthésie dissipée, un inconfort ou une douleur modérée est normal. Cette douleur est généralement bien contrôlée par les anti-douleurs prescrits par votre dentiste. La perception de la douleur varie beaucoup d’une personne à l’autre.
Quel est le jour le plus douloureux après une opération des dents de sagesse ?
La douleur et l’inflammation atteignent souvent leur pic le deuxième ou troisième jour suivant l’extraction. C’est généralement la période la plus inconfortable. Par la suite, la douleur et le gonflement devraient commencer à diminuer progressivement si la cicatrisation se déroule normalement. La prise régulière des médicaments prescrits aide à gérer cette phase.
Comment se remettre vite d’une opération des dents de sagesse ?
Pour une récupération rapide, suivez attentivement les instructions de votre chirurgien : reposez-vous suffisamment, appliquez de la glace régulièrement les premiers jours, prenez vos médicaments (anti-douleurs, anti-inflammatoires, antibiotiques si prescrits) comme indiqué. Adoptez une alimentation molle et froide/tiède, maintenez une bonne hygiène buccale avec délicatesse, évitez de fumer et de boire de l’alcool, et abstenez-vous d’activités physiques intenses pendant au moins une semaine.
Quand peut-on manger normalement après une extraction des dents de sagesse ?
Le retour à une alimentation normale est progressif. La plupart des patients peuvent recommencer à manger des aliments plus solides environ une semaine à dix jours après l’intervention. Il est important d’écouter son corps et de ne pas forcer. Réintroduisez les aliments graduellement, en commençant par des textures plus tendres avant de revenir aux aliments nécessitant une mastication plus vigoureuse.
Joue gonflée après une extraction dentaire : Combien de temps cela dure ?
Le gonflement de la joue (œdème) est une réaction normale après une extraction. Il atteint généralement son maximum dans les 48 à 72 heures suivant l’opération. Ensuite, il commence à diminuer progressivement. La majeure partie du gonflement disparaît en 3 à 7 jours, bien qu’un léger gonflement résiduel puisse persister un peu plus longtemps. La durée exacte varie selon l’individu et la complexité de l’extraction.
Puis-je fumer après l’extraction de mes dents de sagesse?
Il est fortement déconseillé de fumer pendant au moins 3 à 4 jours, et idéalement pendant toute la période de cicatrisation (plusieurs semaines). Fumer augmente considérablement le risque d’alvéolite sèche (complication douloureuse due à la perte du caillot sanguin), retarde la guérison et accroît le risque d’infection. La succion exercée en fumant et les composants chimiques du tabac sont néfastes pour la plaie.
Jusqu’à quel âge les dents de sagesse peuvent sortir ?
Bien que l’éruption typique se situe entre 17 et 25 ans, les dents de sagesse peuvent continuer à évoluer ou tenter de sortir beaucoup plus tardivement. Des éruptions ou des mouvements de dents de sagesse incluses ont été observés chez des personnes de 40, 50, 60 ans et même au-delà, bien que cela soit moins fréquent. L’âge n’est pas une barrière absolue à leur éruption ou aux problèmes qu’elles peuvent causer.
Est-ce possible que mes dents de sagesse sortent à 40 ans ?
Oui, c’est tout à fait possible, bien que moins courant qu’à l’adolescence ou au début de l’âge adulte. L’éruption peut être lente et parfois incomplète. Si cela se produit, il est essentiel de maintenir une hygiène buccale rigoureuse dans cette zone difficile d’accès et de consulter régulièrement votre dentiste pour surveiller l’évolution et prévenir d’éventuelles complications (douleur, infection, caries, etc.).
Puis-je conduire après l’opération des dents de sagesse ?
Si l’intervention a été réalisée sous anesthésie locale, vous êtes généralement apte à conduire après l’opération, sauf si vous ressentez une douleur importante ou si vous avez pris des médicaments sédatifs contre l’anxiété. En revanche, après une anesthésie générale ou une sédation intraveineuse, il est impératif de ne pas conduire pendant au moins 24 heures et de prévoir quelqu’un pour vous raccompagner.
Conclusion
L’extraction dent de sagesse est une intervention chirurgicale courante et généralement sûre, indiquée dans de nombreuses situations pour préserver la santé bucco-dentaire globale. Que ce soit en raison d’un manque de place, d’un mauvais positionnement, de douleurs, d’infections récurrentes ou de risques pour les dents adjacentes, cette procédure permet d’éviter des complications potentiellement sérieuses.
Le déroulement de l’intervention, le type d’anesthésie, les suites post-opératoires et la gestion de la douleur sont aujourd’hui bien maîtrisés. Le respect scrupuleux des consignes post-opératoires concernant l’alimentation, l’hygiène et le repos est essentiel pour une cicatrisation rapide et sans incident. Bien que des complications comme l’alvéolite ou l’infection soient possibles, elles restent relativement rares et peuvent être gérées efficacement par votre praticien.
Il est fondamental de souligner l’importance d’une évaluation personnalisée par un professionnel de la santé dentaire. Seul un examen clinique et radiographique approfondi permet de déterminer si l’extraction de vos dents de sagesse est nécessaire et de planifier l’intervention dans les meilleures conditions.
Si vous ressentez des douleurs, un inconfort ou si vous avez des questions concernant vos dents de sagesse, n’hésitez pas à consulter. Une prise en charge précoce est souvent la clé pour éviter des problèmes plus complexes à l’avenir. Pour une évaluation complète et discuter de vos options, nous vous invitons à prendre rendez-vous dans un centre dentaire qualifié.
Laisser un commentaire