La pose de mini-vis orthodontiques représente une avancée majeure dans le domaine de l’orthodontie moderne. Ces dispositifs d’ancrage squelettique temporaire permettent d’obtenir des résultats précis dans des cas complexes tout en réduisant la durée globale du traitement. Ce guide détaillé aborde tous les aspects cliniques essentiels pour les orthodontistes souhaitant maîtriser cette technique.
En tant que praticienne ayant intégré les TADs en orthodontie depuis plus de 10 ans dans ma pratique, j’ai constaté qu’une approche méthodique et une connaissance approfondie des protocoles sont indispensables pour garantir le succès clinique. Nous explorerons les indications, les techniques d’insertion, les considérations anatomiques et la gestion des complications potentielles.
Indications cliniques et sélection des patients pour les mini-vis orthodontiques
La sélection rigoureuse des patients constitue la première étape cruciale pour assurer le succès des mini-vis orthodontiques. Toutes les situations cliniques ne nécessitent pas ce type d’ancrage, et certains facteurs peuvent contre-indiquer leur utilisation.
Indications principales pour l’ancrage squelettique temporaire
Les mini-vis orthodontiques sont particulièrement indiquées dans les situations suivantes :
- Nécessité d’un ancrage absolu pour des mouvements dentaires spécifiques (rétraction antérieure, distalisation molaire)
- Malocclusions sévères (Classe II ou III d’Angle) nécessitant des mouvements dentaires importants
- Patients présentant un nombre insuffisant de dents pour un ancrage conventionnel
- Cas de parodonte réduit mais stable où l’ancrage dentaire classique est compromis
- Corrections verticales complexes (ingression molaire, fermeture de béance)
Les études cliniques démontrent que l’utilisation des TADs en orthodontie peut réduire le temps de traitement de 20 à 30% dans les cas nécessitant un ancrage maximal, notamment pour la rétraction antérieure.
Contre-indications et facteurs limitants
Certaines situations peuvent limiter ou contre-indiquer l’utilisation des mini-vis :
- Patients présentant des troubles de la coagulation non contrôlés
- Ostéoporose sévère ou prise de bisphosphonates à haute dose
- Immunodépression significative
- Hygiène bucco-dentaire insuffisante (indice de plaque > 25%)
- Patients très jeunes avec une densité osseuse insuffisante
- Espace inter-radiculaire limité (< 3 mm)
Une évaluation préopératoire complète comprenant l’examen clinique, l’analyse des modèles et l’imagerie appropriée est essentielle pour déterminer l’éligibilité du patient.
Planification préopératoire et considérations anatomiques
Une planification minutieuse avant la pose de mini-vis orthodontiques est indispensable pour éviter les complications et optimiser les résultats du traitement.
Évaluation radiographique et utilisation du CBCT
Le CBCT pour mini-vis représente un outil diagnostique précieux qui permet :
- L’évaluation précise de la densité osseuse (idéalement > 600 unités Hounsfield)
- La mesure de l’épaisseur corticale (minimum recommandé de 1 mm)
- L’identification des structures anatomiques à risque (sinus maxillaire, nerf alvéolaire inférieur)
- La détermination de l’espace inter-radiculaire disponible
- La planification de l’angle d’insertion optimal
Pour une planification optimale, je recommande d’utiliser un CBCT mini-vis avec un champ de vision limité à la zone d’intérêt (5×5 cm), une résolution élevée (75-150 μm) et une dose de radiation minimale (70-90 kV, 2-8 mA).
Sites d’implantation privilégiés et considérations anatomiques
Les sites d’implantation mini-vis les plus couramment utilisés incluent :
| Site anatomique | Avantages | Considérations anatomiques |
|---|---|---|
| Espace inter-radiculaire vestibulaire | Accès facile, insertion directe | Nécessite un espace minimum de 3 mm entre les racines |
| Palais (suture médiane et paramédianes) | Densité osseuse élevée, taux de succès > 90% | Éviter l’artère palatine descendante (5 mm de la ligne médiane) |
| Crête infra-zygomatique | Épaisseur corticale favorable | Proximité du sinus maxillaire, angulation à 45° recommandée |
| Région rétromolaire | Absence de structures dentaires | Proximité du nerf alvéolaire inférieur, muqueuse mobile |
Le choix du site doit être personnalisé en fonction des objectifs mécaniques spécifiques et de l’anatomie individuelle du patient. Lire le guide complet sur l’orthodontie adulte pour comprendre les applications spécifiques selon les cas cliniques.
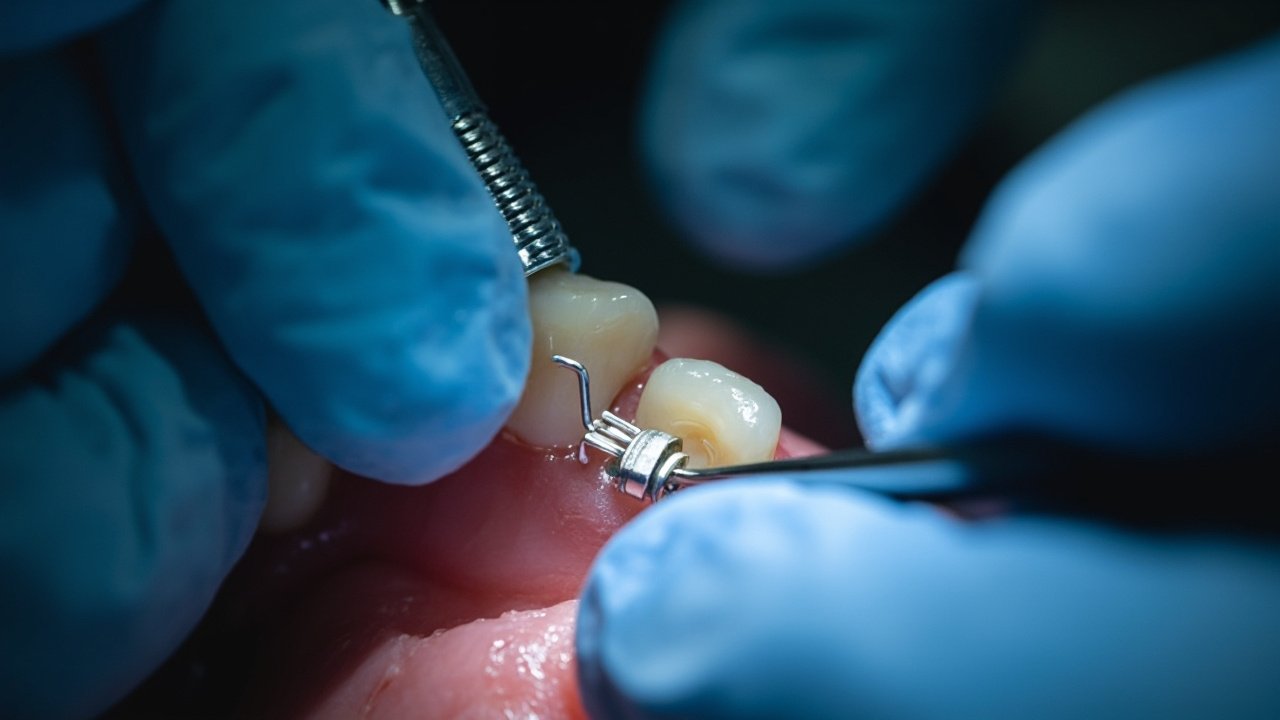
Technique d’insertion des mini-vis orthodontiques
La technique d’insertion mini-vis influence directement la stabilité primaire et le taux de succès global du traitement orthodontique.
Protocole clinique étape par étape
Voici le protocole détaillé que j’applique systématiquement pour la pose de mini-vis orthodontiques :
- Préparation et asepsie : Désinfection avec chlorhexidine 0,2% pendant 1 minute
- Anesthésie : Locale superficielle (lidocaïne 2% avec épinéphrine 1:100 000)
- Mesure de l’épaisseur muqueuse : Utilisation d’une sonde parodontale avec butée endodontique
- Préparation du site (selon le type de mini-vis) :
- Mini-vis auto-perforantes : pas de forage préalable nécessaire
- Mini-vis auto-taraudantes : foret pilote (diamètre 0,5-1 mm inférieur à celui de la vis)
- Insertion : Manuelle avec tournevis ou mécanique avec contrôle du couple (5-10 Ncm)
- Vérification radiographique : Contrôle de la position par rapport aux racines adjacentes
- Instructions post-opératoires : Hygiène, précautions, gestion de la douleur
Pour les zones à forte densité osseuse, comme la symphyse mandibulaire, un forage pilote est recommandé même avec des mini-vis auto-perforantes pour réduire le risque de fracture.
Considérations techniques selon les sites anatomiques
Les mécaniques orthodontiques mini-vis varient selon le site d’implantation :
- Insertion vestibulaire : Angle de 30-45° par rapport à la surface osseuse, profondeur de 6-8 mm
- Insertion palatine : Angle de 60-90°, profondeur de 7-9 mm, attention à l’épaisseur muqueuse
- Crête infra-zygomatique : Angle de 30-40°, profondeur limitée à 6-7 mm pour éviter le sinus
- Région rétromolaire : Angle de 10-20°, direction antérieure, profondeur de 5-7 mm
L’utilisation d’un guide chirurgical peut améliorer considérablement la précision de l’insertion, particulièrement dans les zones à risque anatomique élevé. Demander une consultation en orthodontie esthétique pour une évaluation personnalisée.
Facteurs influençant la stabilité des mini-vis
La stabilité mini-vis est multifactorielle et détermine le succès à long terme de l’ancrage squelettique temporaire.
Facteurs liés au patient
Plusieurs facteurs biologiques influencent directement la stabilité :
- Densité osseuse : Un facteur clé avec un taux de succès significativement plus élevé dans les zones de forte densité (>600 HU)
- Épaisseur corticale : Minimum de 1 mm recommandé pour une stabilité primaire adéquate
- Âge du patient : Les adolescents présentent un taux d’échec légèrement plus élevé (15-20%) que les adultes (10-15%)
- Hygiène bucco-dentaire : Une inflammation péri-implantaire augmente le risque d’échec de 30%
- Habitudes parafonctionnelles : Le bruxisme peut compromettre la stabilité à long terme
La qualité de l’os cortical est particulièrement déterminante pour la stabilité initiale, tandis que l’hygiène influence davantage la stabilité à moyen et long terme.
Facteurs liés au matériel et à la technique
Les caractéristiques des mini-vis orthodontiques et la technique d’insertion influencent également la stabilité :
- Design de la mini-vis : Les vis auto-perforantes offrent une meilleure stabilité primaire (+15%)
- Diamètre : Les mini-vis de 1,6-2,0 mm présentent un taux de succès supérieur aux diamètres inférieurs
- Longueur : 8 mm est considéré comme optimal dans la plupart des sites
- Matériau : Le titane grade 5 (Ti-6Al-4V) offre le meilleur compromis résistance/biocompatibilité
- Couple d’insertion : Un couple optimal de 5-10 Ncm est recommandé (trop élevé = risque de fracture osseuse)
Le choix des dimensions doit être adapté au site d’implantation : des mini-vis plus longues et de plus grand diamètre pour les zones de faible densité osseuse, et des mini-vis plus courtes et de diamètre réduit pour les espaces inter-radiculaires limités.
Mécaniques orthodontiques utilisant les mini-vis
Les mécaniques orthodontiques mini-vis offrent des possibilités thérapeutiques étendues et précises.
Applications cliniques par type de mouvement
Les TADs en orthodontie permettent divers mouvements dentaires contrôlés :
- Mouvements sagittaux :
- Rétraction en masse du bloc incisivo-canin (force optimale : 150-200g)
- Distalisation molaire sans perte d’ancrage antérieur (force : 200-250g)
- Mésialisation de secteurs postérieurs dans les cas d’agénésies (force : 150-200g)
- Mouvements verticaux :
- Ingression molaire pour correction des béances (force légère : 50-100g)
- Égression d’incisives pour correction des supraclusions (force : 30-50g)
- Contrôle vertical lors de l’extrusion des dents incluses (force : 50-70g)
- Mouvements transversaux :
- Expansion asymétrique (force : 150-200g par côté)
- Correction des déviations de ligne médiane (force : 100-150g)
Les mini-vis peuvent être utilisées avec un ancrage direct (force appliquée directement de la mini-vis à la dent) ou indirect (mini-vis stabilisant un segment dentaire qui sert d’ancrage).
Systèmes de forces et biomécanique
La biomécanique mini-vis repose sur des principes spécifiques :
- Contrôle vectoriel : Positionnement stratégique des mini-vis pour obtenir le vecteur de force souhaité
- Système de forces : Utilisation de ressorts fermés NiTi, chaînettes élastomériques ou fils élastiques
- Moments de force : Gestion des effets de rotation indésirables par le positionnement approprié des points d’application
- Activation progressive : Augmentation graduelle des forces pour minimiser les risques d’échec
Pour les mouvements complexes, l’utilisation de logiciels de planification biomécanique peut optimiser le positionnement des mini-vis et la configuration des systèmes de forces. Informations sur l’orthodontie interceptive pour enfant pour comprendre les applications chez les patients jeunes.
Complications potentielles et leur gestion
Malgré un taux de succès global élevé (80-90%), les complications mini-vis peuvent survenir et nécessitent une gestion appropriée.
Complications peropératoires
Pendant la technique insertion mini-vis, plusieurs complications peuvent survenir :
- Contact radiculaire (incidence : 5-10%)
- Prévention : Planification CBCT, guides chirurgicaux
- Gestion : Retrait immédiat, repositionnement, suivi de la vitalité pulpaire
- Fracture de la mini-vis (incidence : 1-2%)
- Prévention : Forage pilote dans l’os dense, choix de diamètre adapté
- Gestion : Retrait des fragments (kit spécifique), nouvelle insertion à distance
- Perforation sinusienne (incidence : 2-3%)
- Prévention : Évaluation CBCT, contrôle de la profondeur d’insertion
- Gestion : Surveillance, antibioprophylaxie si nécessaire
La planification préopératoire avec CBCT mini-vis réduit significativement le risque de complications peropératoires.
Complications postopératoires et stratégies de gestion
Après la pose, plusieurs complications mini-vis peuvent être observées :
| Complication | Incidence | Gestion |
|---|---|---|
| Inflammation péri-implantaire | 15-20% | Renforcement de l’hygiène, bains de bouche à la chlorhexidine 0,12%, application locale de gel de chlorhexidine 0,2% |
| Mobilité progressive | 10-15% | Décharge temporaire, réinsertion à distance avec diamètre supérieur |
| Douleur persistante | 5-8% | Analgésiques, ajustement des forces orthodontiques, vérification de l’absence de contact occlusal |
| Mucosite hyperplasique | 5-10% | Excision des tissus hyperplasiques, modification du design de la tête de la mini-vis |
Un suivi régulier (1 semaine, 1 mois, puis tous les 3 mois) permet une détection précoce et une gestion efficace des complications. La plupart des complications mineures peuvent être résolues sans compromettre le traitement orthodontique.
Protocole de suivi et maintenance
Un protocole de suivi rigoureux est essentiel pour optimiser le succès des mini-vis orthodontiques.
Gestion post-opératoire immédiate
Immédiatement après la pose mini-vis orthodontiques, les recommandations suivantes sont essentielles :
- Contrôle de la douleur : Analgésiques non stéroïdiens (ibuprofène 400mg) pendant 24-48h si nécessaire
- Hygiène : Brossage délicat avec brosse souple, bains de bouche à la chlorhexidine 0,12% (2 fois/jour pendant 7 jours)
- Alimentation : Éviter les aliments durs et collants pendant 48h
- Mise en charge : Immédiate ou différée (2-3 semaines) selon la qualité osseuse et la stabilité primaire
La gestion post-opératoire mini-vis influence directement la stabilité à court et moyen terme. Une communication claire avec le patient concernant les soins post-opératoires est cruciale.
Programme de maintenance et évaluation de la stabilité
Le programme de maintenance comprend :
- Visites de contrôle :
- 1 semaine : Évaluation de la cicatrisation et de l’inflammation
- 1 mois : Vérification de la stabilité et ajustement des forces si nécessaire
- 3 mois : Contrôle de l’hygiène et de la progression du traitement
- 6 mois et plus : Suivi régulier jusqu’à la fin du traitement
- Évaluation de la stabilité : Test de mobilité clinique avec une pince hémostatique (absence de mobilité perceptible)
- Contrôle radiographique : Radiographie périapicale à 3-6 mois pour vérifier l’intégrité des structures adjacentes
La durée moyenne d’utilisation des mini-vis est de 12 à 18 mois, bien que certaines puissent rester stables jusqu’à 36 mois si nécessaire.
Analyse des échecs et stratégies de récupération
L’analyse des échecs mini-vis permet d’améliorer les protocoles et de développer des stratégies de récupération efficaces.
Facteurs d’échec et analyse des causes
Les principales causes d’échec incluent :
- Inflammation péri-implantaire (40% des échecs) : Liée à une mauvaise hygiène ou à l’absence de gencive attachée
- Surcharge mécanique (25% des échecs) : Forces excessives ou direction inappropriée
- Qualité osseuse insuffisante (20% des échecs) : Densité osseuse < 350 HU ou épaisseur corticale < 0,8 mm
- Traumatisme occlusal (10% des échecs) : Contact avec les dents antagonistes
- Technique d’insertion inadéquate (5% des échecs) : Surchauffe osseuse, couple excessif
Le taux d’échec est plus élevé dans la mandibule (15-20%) que dans le maxillaire (10-15%), et plus fréquent dans les régions postérieures que antérieures.
Protocoles de récupération et alternatives
En cas d’échec, plusieurs stratégies peuvent être envisagées :
- Réinsertion immédiate : Dans un site adjacent avec un diamètre supérieur (+0,2-0,4 mm)
- Période de cicatrisation : Attente de 4-6 semaines avant réinsertion au même site
- Changement de site : Utilisation d’un site alternatif avec meilleure qualité osseuse
- Alternatives mécaniques : Recours à d’autres systèmes d’ancrage (miniplaques, implants orthodontiques)
La réinsertion dans un nouveau site présente un taux de succès de 75-80%, légèrement inférieur à celui de la première insertion (85-90%).
Considérations spéciales pour populations spécifiques
Certaines populations requièrent des adaptations spécifiques des protocoles standards de pose mini-vis orthodontiques.
Adaptations pour patients adolescents
Chez les adolescents, plusieurs considérations s’appliquent :
- Densité osseuse : Généralement inférieure aux adultes, nécessitant parfois des mini-vis de diamètre supérieur
- Racines en développement : Espaces inter-radiculaires plus réduits, nécessitant une planification CBCT minutieuse
- Compliance : Instructions d’hygiène adaptées et simplifiées
- Croissance faciale : Considération des changements squelettiques pendant la durée du traitement
Le taux de succès chez les adolescents est de 75-85%, légèrement inférieur à celui des adultes. L’utilisation du palais comme site d’insertion est particulièrement recommandée dans cette population.
Adaptations pour patients avec conditions médicales particulières
Certaines conditions médicales nécessitent des adaptations spécifiques :
- Diabète contrôlé : Antibioprophylaxie recommandée, suivi plus rapproché
- Ostéoporose légère à modérée : Mini-vis de plus grand diamètre, temps d’ostéointégration prolongé avant mise en charge
- Patients sous biphosphonates à faible dose : Évaluation du risque d’ostéonécrose, technique atraumatique essentielle
- Patients immunodéprimés : Protocole d’asepsie renforcé, antibioprophylaxie systématique
Une consultation médicale préalable et une coordination avec le médecin traitant sont recommandées pour ces patients à risque.
Conclusion et perspectives d’avenir
Les mini-vis orthodontiques représentent une avancée significative dans la pratique orthodontique contemporaine, offrant des solutions d’ancrage précises et prévisibles pour des cas cliniques complexes.
Ce guide clinique détaillé a couvert les aspects essentiels de la technique d’insertion mini-vis, depuis la sélection des patients jusqu’à la gestion des complications, en passant par les considérations biomécaniques et les protocoles de suivi.
L’évolution constante des matériaux, des designs et des techniques d’insertion continue d’améliorer les taux de succès et d’élargir le champ des applications cliniques. Les développements récents incluent des mini-vis biodégradables, des surfaces bioactives favorisant l’ostéointégration temporaire, et des guides d’insertion imprimés en 3D pour une précision maximale.
Pour tout orthodontiste souhaitant intégrer cette technique à sa pratique, une formation spécifique et une approche méthodique sont essentielles. Le respect des protocoles établis, une planification minutieuse et une bonne communication avec le patient sont les clés du succès clinique.
N’hésitez pas à approfondir vos connaissances et à vous former spécifiquement sur cette technique qui révolutionne l’approche biomécanique en orthodontie moderne.
Laisser un commentaire